
Venų varikozė, venų varikozė, venų varikozė(iš lot. varix, varicis – išsiplėtimas, venų patinimas)- nuolatiniai negrįžtami venų pokyčiai, kuriems būdingi:
- netolygus venų spindžio ir ilgio padidėjimas,
- mazgų susidarymas plonėjančių venų vietose dėl patologinių venų sienelių pakitimų, jų retėjimo, tempimo, sumažėjusio tonuso ir elastingumo,
- funkcinis venų vožtuvų nepakankamumas ir sutrikusi kraujotaka.
Venų varikozė yra gana dažna liga. Venų varikozė ir jos komplikacijos diagnozuojamos 25% gyventojų, moterys serga 2-3 kartus dažniau nei vyrai. Moterims pirmieji ligos požymiai dažnai pastebimi jauname amžiuje, dažniausiai susiję su nėštumu ir gimdymu. Vyresniame amžiuje sergamumas didėja tiek vyrams, tiek moterims, o komplikuotų formų dažnis. Sulaukus 70 metų liga suserga 6-10 kartų dažniau nei sulaukus 30 metų. Tačiau pastaruoju metu venų varikozė dažnai pasireiškia labai jauniems žmonėms, net paaugliams. Todėl nustatyti visas galimas ligos priežastis ir užkirsti kelią venų sutrikimams tampa vis aktualesnė užduotis.
Kaip atsiranda ir vystosi venų varikozė
Norėdami suprasti, kaip atsiranda venų varikozė, trumpai paaiškinkime apatinių galūnių venų sistemos fiziologiją. Venų nutekėjimą kojose užtikrina du tarpusavyje susiję mechanizmai – centrinis ir periferinis. Centrinis mechanizmas yra susijęs su širdimi, plaučiais, diafragma, o periferinis mechanizmas yra tiesiogiai susijęs su apatinių galūnių, supančių raumenų ir audinių kraujagysles, venų sistemos funkcionavimu.
Pirmieji venų varikozės požymiai yra sutrikusi kapiliarų kraujotaka, tinimas, sunkumo pojūtis kojose, voratinklinių venų ir vorinių venų atsiradimas. Šie pokyčiai yra grįžtami, tačiau laiku nesiėmus prevencinių priemonių problemų padaugės.
Paprastai nuo pradinių apatinių galūnių varikozės požymių iki išsiplėtusių mazgų susidarymo ir ryškių varikozinių venų simptomų atsiradimo praeina daugiau nei vieneri metai. Laipsniškai besivystanti venų varikozė sukelia kraujotakos sutrikimą ir lėtinį venų nepakankamumą. Kraujo sąstingis venose gali sukelti flebitą (venų uždegimą), tromboflebitą (venų uždegimą, kai susidaro kraujo krešuliai), flebotrombozę (trombozę su tolesniu venų uždegimu), negyjantį dermatitą (venų uždegimą). oda), trofinės opos.
Varikozinių venų tipai ir formos
Yra pirminės (tikrosios) ir antrinės (simptominės) venų varikozės.
Pirminė venų varikozė yra savarankiška venų sistemos liga (venų varikozė). Jis vystosi palaipsniui per kelerius metus. Dažniausiai stebimas varikozinis didžiosios juosmens venos išsiplėtimas (70-85 proc. ), rečiau - mažosios juosmens venos (5-12 proc. ). Sergant venų varikoze, 50-70% venų pažeidimo yra dvišalis.
Antrinė venų varikozė yra simptomas ir pasekmė ligų, kai sutrinka kraujo nutekėjimas per apatinių galūnių giliąsias venas (ligos po trombozės, navikai, randai, uždegiminiai procesai, giliųjų venų aplazija ir displazija, arterioveninė fistulės ir kt. ). Antrinė venų varikozė yra gana reta.
Dažniausiai venų varikozė pažeidžia apatinių galūnių paakių venas, kurios yra didžiosios venų sistemos dalis. Smulkiosios juosmens venos šakos venų varikoze serga daug rečiau.
Varikozinių venų tipų klasifikacija
Dar visai neseniai mūsų šalyje gydytojai venų varikozę klasifikavo pagal keletą klasifikacijų tipų. Naudota V. S. Saveljevo stadijinė klinikinė klasifikacija, atspindinti galūnės veninės kraujotakos sutrikimo laipsnį ir organizmo gebėjimą atsispirti šiems sutrikimams bei juos kompensuoti, taip pat klasifikacija pagal išsiplėtusių venų formas ir jų sukeliamas komplikacijas.
Tačiau pagrindinė šiuo metu yra tarptautinė klasifikacija CEAP, pagrįsta klinikiniais (C – klinika), etiologiniais (E – etiologija), anatominiais (A – anatomija) ir patogenetiniais (P – patogenezė) ligos požymiais.
6 klinikinės klasės („C") yra suskirstytos pagal didėjantį ligos sunkumą nuo telangiektazijų (TAE) iki trofinių opų.
Etiologinis skyrius („E") rodo, ar procesas yra pirminis, ar ne.
Anatominė klasifikacijos dalis („A") padalija apatinių galūnių venų sistemą į 18 santykinai atskirų segmentų, o tai leidžia nurodyti pažeistos venų sistemos srities lokalizaciją.
Patofiziologinis skyrius („P") apibūdina refliukso ir (arba) obstrukcijos buvimą paveiktame venų segmente.
Varikozinių venų simptomai
Venų varikozės simptomai priklauso nuo ligos stadijos, t. y. apie kraujagyslių pokyčių laipsnį ir venų sistemos sutrikimą. Priklausomai nuo stadijos, gali būti pateikta tolesnio ligos vystymosi prognozė.
Pradinė varikozinių venų stadija – 1-ojo laipsnio venų varikozė
Pradiniame etape, kai venų patologija dar nėra aiškiai išreikšta, matomų venų varikozės požymių gali nebūti. Pacientai skundžiasi sunkumo ir diskomforto pojūčiu kojose, per greitu nuovargiu, šilumos pojūčiu, parestezija (tirpimu, deginimu, dilgčiojimu). Simptomai pablogėja dienos pabaigoje, taip pat esant karščiui – vasarą arba žiemą avint šiltus batus patalpoje. Atsiranda pėdos ir kulkšnies patinimas, kuris išnyksta trumpam pailsėjus. Retkarčiais galimi naktiniai blauzdos raumenų mėšlungiai, tačiau pacientai juos sieja su pervargimu.
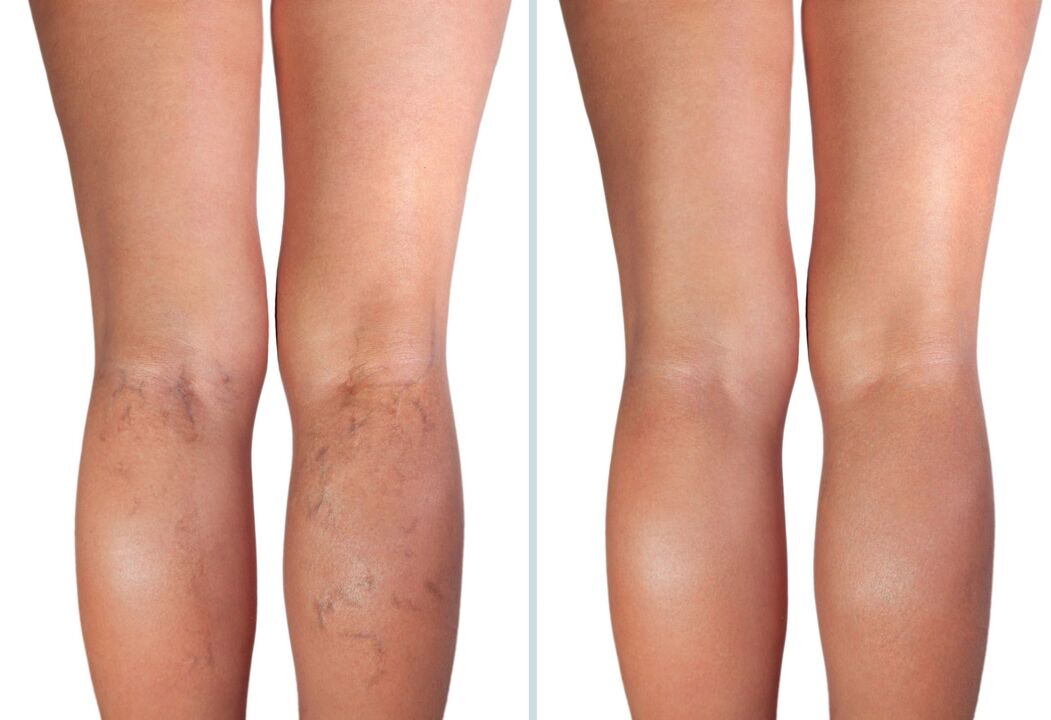
Po ilgesnio fizinio krūvio venos paburksta ir per odą lengvai matosi jų tinklas. Jie ypač pastebimi šlaunų, blauzdos ir pėdos srityje. Tokių venų skaičius ir jų išsiplėtimo laipsnis gali skirtis. Tai gali būti pavieniai ir nelabai pastebimi dariniai ant blauzdos, ryškesni vakare arba po fizinio krūvio. Taip pat šiame varikozinių venų etape pastebimas vorinių venų atsiradimas.
Jei šiame etape pradėsite paprasčiausią konservatyvų gydymą, taip pat laikysitės prevencinių priemonių, tada ligos vystymąsi galima išvengti pašalinus beveik visus simptomus.
II laipsnio venų varikozės simptomai, kompensacinė stadija
Šiame ligos etape pastebimi didelių poodinių kraujagyslių pokyčiai. Venos deformuojasi, išsipučia, sutrinka kraujo nutekėjimas, pastebimas pėdų ir kulkšnių patinimas. Patinimas didėja, kai kojos ilgą laiką dirba fiziškai, bet išnyksta po naktinio poilsio. Naktį blauzdos raumenų mėšlungis yra dažnas. Pastebima parestezija – laikinas kojų jautrumo praradimas, kojų tirpimas, deginimas, „žąsies oda". Ligai progresuojant atsiranda skausmas, kuris sustiprėja vakare.
Šis subkompensacijos etapas, kaip taisyklė, trunka keletą metų, ir šiuo metu ligos vystymasis taip pat gali būti sustabdytas, jei gydymas pradedamas laiku. Priešingu atveju liga neišvengiamai pereis į sunkesnę stadiją.
3 laipsnio venų varikozės simptomai - dekompensacijos stadija
Šioje venų varikozės stadijoje labai sustiprėja simptomai, stiprėja skausmas, sunkumas kojose, sutrinka periferinė kraujo ir limfos apytaka (lėtinis venų nepakankamumas). Patinimas neišnyksta net ilgai pailsėjus ir plinta į blauzdą. Pacientus vargina odos niežėjimas. Kojų oda išsausėja, praranda elastingumą, oda lengvai pažeidžiama, praranda gebėjimą greitai atsinaujinti, dėl to žaizdos gyja ilgai. Rudos dėmės atsiranda ant odos, dažniausiai apatinio kojos trečdalio vidiniame paviršiuje (hiperpigmentacija dėl poodinių kraujavimų).
Visi šie skundai yra nuolatiniai. Ateityje gali atsirasti skundų dėl skausmo širdies srityje, dusuliu, galvos skausmais, pažeistos galūnės raumenų ir kaulų sistemos funkcijos pablogėjimu.
Nors dekompensacijos stadija jau yra labai reikšminga ligos apraiška, tinkamai gydant paciento būklę galima gana ilgą laiką palaikyti patenkinamame lygyje, išlaikant darbingumą ir užkertant kelią perėjimui į komplikacijų fazę.
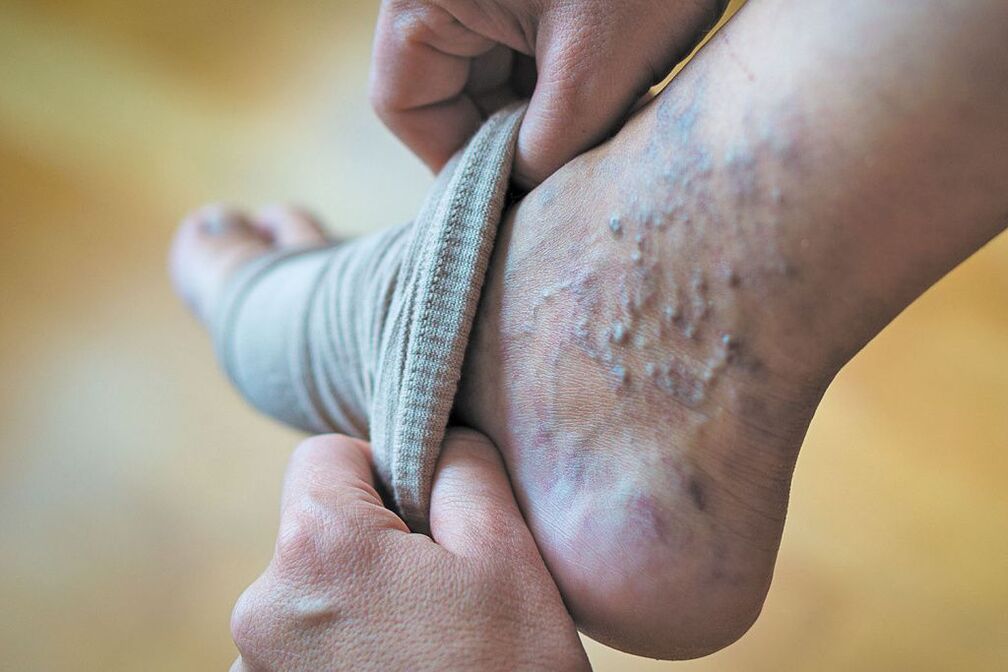
4-ojo laipsnio venų varikozė – komplikacijų stadija
Šiai ligos fazei būdingi ryškūs veninės kraujotakos sutrikimai. Kojų tinimas tampa beveik pastovus, sustiprėja odos niežėjimas, blauzdos odoje atsiranda trofinių sutrikimų. Išplitusią venų varikozę dažnai lydi egzema, dermatitas, ilgai trunkantys sužalojimai, o kadangi pastebimai susilpnėja odos su varikoze atsinaujinimo gebėjimai, net ir nedidelė žaizdelė gali išsivystyti į nuolatinę trofinę opą. Išplonėjusi oda ir venų sienelės lengvai pažeidžiamos, todėl gausiai kraujuoja. Pažeisti minkštieji audiniai ir atviros opos tampa infekcijos vartais.
Dažniausios venų varikozės komplikacijos:
- flebitas - venų uždegimas;
- trombozė – kraujo krešulio (trombo) susidarymas venoje, dėl kurio gali užsikimšti kraujagyslė;
- trofinės opos - susidaro toje vietoje, kur pažeista vena negali užtikrinti pakankamo kraujo nutekėjimo iš odos, dėl to sutrinka audinių mityba (trofizmas).
Venų varikozė gali komplikuotis ūminiu (kartais pūlingu) tromboflebitu.,dermatitas ir egzema, kraujavimas, erysipelas, limfangitas.Viena pavojingiausių venų varikozės komplikacijų – plaučių embolija, kuri gali baigtis staigiu mirtimi.
Atstatyti venų sistemos būklės šiame etape jau nebeįmanoma, galima kalbėti tik apie tolesnių komplikacijų prevenciją ir, kiek įmanoma, paciento gyvenimo kokybės gerinimą.
Venų varikozės priežastys
Pirminės apatinių galūnių venų varikozės priežasties nėra. Šios ligos vystymąsi dažniausiai provokuoja keli veiksniai. Tačiau visi skausmingi varikozinių venų simptomai yra susiję su struktūriniais kraujagyslių venų sienelių audinio pokyčiais ir venų vožtuvų veikimo sutrikimais.
Kas sukelia šiuos pažeidimus?
Dažnai galite susidurti su teiginiu, kad viena iš svarbiausių fiziologinių priežasčių, sukeliančių tokią ligą kaip venų varikozė, yra vertikali laikysena. Iš tiesų, žmonėms dėl savo prigimties apatinių galūnių kraujagyslių sistemos apkrova yra labai didelė. Kraujo tekėjimą iš venų ir jo kilimą į širdį trukdo gravitacijos sukeliamas slėgis, taip pat didelis slėgis pilvo ertmėje. Tačiau venų varikozė pasireiškia ne visiems. Kokie veiksniai provokuoja venų varikozės vystymąsi?
Nustatyta, kad pagrindiniai venų varikozės rizikos veiksniai yra:
- genetinis polinkis (paveldimumas) - įgimtas venų sienelės silpnumas, venų vožtuvų sutrikimas;
- moteriška lytis - moterys serga venų varikoze 4–6 kartus dažniau nei vyrai;
- hormoniniai sutrikimai;
- hormoninė kontracepcija;
- nėštumas, ypač daugiavaisis nėštumas;
- sunkus fizinis krūvis (sunkus fizinis darbas, jėgos sportas);
- būklės ir ligos, dėl kurių padidėja intraabdominalinis spaudimas (lėtinės kvėpavimo takų ligos, vidurių užkietėjimas ir kt. )
- ligos, kurios neigiamai veikia kraujagysles (padidėjęs cukraus kiekis kraujyje, diabetas, slėgio padidėjimas ir kt. );
- darbo ypatumai – stovimas ar sėdimas darbas, staigūs temperatūros pokyčiai, ilgalaikis kontaktas su aukšta ar žema temperatūra;
- antsvoris, nutukimas, dėl kurio padidėja įtampa kojoms ir padidėja spaudimas dubens srityje;
- vitamino C ir kitų naudingų medžiagų, reikalingų kraujagyslių sistemai, trūkumas;
- sėslus gyvenimo būdas, blogi įpročiai, kurie ardo kraujagysles ir provokuoja jose papildomą įtampą.
Varikozinių venų diagnozė
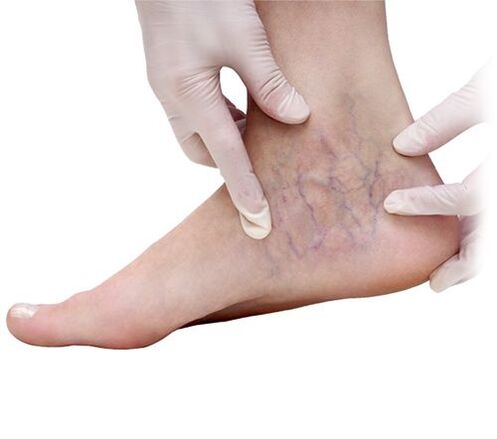
Dažniausiai diagnozuoti venų varikozę dažnai nėra sunku. Klinikinis tyrimas, apimantis fizinę apžiūrą (apžiūrą ir palpaciją), paciento apklausą, nusiskundimų ir anamnezės (informacijos apie ligos eigą, gyvenimo ir darbo ypatybes, buvusias ir esamas ligas) rinkimą dėl sunkios venų varikozės. diagnozę galima nustatyti be instrumentinio tyrimo. Išimtis yra situacijos, kai, pernelyg išsivysčius apatinių galūnių poodiniam riebaliniam audiniui, varikozinius pokyčius gali būti sunku pastebėti.
Šiuo metu dvipusis ultragarsinis skenavimas (USDS) plačiai naudojamas apatinių galūnių venoms tirti. Šis metodas leidžia nustatyti venų pokyčių lokalizaciją ir veninės kraujotakos sutrikimo pobūdį. Tačiau reikia žinoti, kad ultragarsinio skenavimo rezultatai didžiąja dalimi yra subjektyvūs ir labai priklauso ne tik nuo tyrėjo patirties ir žinių, bet ir nuo konkrečioje gydymo įstaigoje taikomų taktinių venų ligų gydymo požiūrių. Nustatydami gydymo taktiką, pirmiausia vadovaujasi klinikinių tyrimų duomenimis.
Dvipusis skenavimas atliekamas planuojant invazinį apatinių galūnių varikozinių venų gydymą. Be to, gali būti naudojama rentgeno kontrastinė venografija, MRT venografija ir CT venografija.
Visi šie metodai leidžia išsiaiškinti venų pažeidimų vietą, pobūdį ir mastą, aiškiai matyti venų hemodinamikos sutrikimus, įvertinti paskirtos terapijos efektyvumą, numatyti ligos eigą.
Varikozinių venų gydymas – modernios technikos
Pagrindinės gydytojo užduotys gydant venų varikozę yra šios:
- simptomų, sukeliančių ypatingą pacientų diskomfortą – skausmą, patinimą, mėšlungį, pašalinimas arba jų sunkumo mažinimas;
- kraujagyslių – nuo kapiliarų iki giliųjų venų – atstatymas ir veiklos gerinimas, vožtuvų funkcionavimo gerinimas, pažeistų kraujagyslių sienelių atstatymas, jų elastingumo ir stiprumo didinimas;
- gerina kraujo reologines savybes, mažina jo klampumą;
- limfinės sistemos funkcionavimo gerinimas.
- užkirsti kelią tolesniam ligos vystymuisi ir komplikacijoms;
- pagerinti paciento gyvenimo kokybę.
Atsižvelgdamas į ligos stadiją ir kraujagyslių pažeidimo laipsnį, gydytojas gali paskirti optimaliausius konkrečios situacijos gydymo metodus, tokius kaip:
- konservatyvus gydymas– rekomendacijos profilaktikai ir gyvenimo būdo keitimui, farmakoterapijai, kompresinei terapijai;
- nechirurginės invazinės procedūros- skleroterapija, echoskleroterapija, putų skleroterapija (Putos formos terapija) ir kt. ;
- chirurgija- flebektomija, terminė obliteracija, pašalinimas, kombinuoti metodai ir padidinto sudėtingumo operacijos dėl varikozinių venų komplikacijų ir apatinių galūnių trofinių opų gydymas.
Šie metodai leidžia pagerinti apatinių galūnių kraujotaką, įskaitant mikrocirkuliaciją, pašalinti daugelį kosmetinių defektų, atsiradusių dėl varikozės venų, ir atleisti pacientą nuo nemažos dalies skausmingų patologijos apraiškų.
Konservatyvūs venų varikozės gydymo metodai
Šiuolaikinė konservatyvi varikozinių venų terapija apima integruotą požiūrį į gydymą ir apima keletą sričių:
- gyvenimo būdo pokyčiai;
- farmakologinė terapija;
- kompresinė terapija.
Neatsitiktinai gyvenimo būdo pokyčiai yra pirmoje vietoje. Jei įmanoma, būtina pašalinti dumblą, kad būtų sumažinta nepalankių veiksnių įtaka.
Vienas iš jų – ilgalaikiai statiniai krūviai stovint ar sėdint, dėl kurių sustingsta kraujas. Norėdami suaktyvinti blauzdos raumenų ir venų pompą, turite reguliariai ištiesti kojas ir daugiau vaikščioti. Dirbdami galite periodiškai atlikti pratimus su pakaitomis susitraukdami ir atpalaiduodami blauzdos raumenis (keldami ant kojų pirštų).
Rekomenduojama rasti laiko užsiimti lauko sporto šakomis, kurios nėra susijusios su kojų traumų rizika (sportinis ar šiaurietiškas ėjimas, treniruokliai, bėgimo takeliai, plaukimas, važiavimas dviračiu ir ėjimas).
Jei sergate venų varikoze, neturėtumėte perkaisti kojų, teks atsisakyti lankytis pirtyje ir saunoje.
Pacientams, sergantiems varikoze, reikia stebėti savo kūno svorį. Yra žinoma, kad kurių kūno masės indeksas didesnis nei 27 kg/m2venų varikozės tikimybė padidėja 30 proc. Antsvoris dažnai siejamas su padidėjusiu cukraus kiekiu, dėl kurio kyla problemų dėl venų opų gijimo ir jų pasikartojimo rizikos.
Kompresinė terapijasergant varikoze, gali būti naudojamas vienas arba kartu su vaistiniais preparatais, taip pat po operacijų ir skleroterapijos.
Kompresinės terapijos veiksmingumas paaiškinamas galimybe sumažinti atvirkštinę kraujotaką, šiek tiek sumažėti išsiplėtusių venų patologinis pajėgumas, dėl kurio sumažėja patinimas, pagerėja kapiliarinė kraujotaka ir sumažėja varikozės simptomų.
Be tvarsčių ir trikotažo, taikoma aparatinė kompresinė terapija, kuri ypač veiksminga esant lėtinei venų edemai ir trofinėms opoms.
Gydymas vaistais gali būti rekomenduojamas pradinėse varikozinių venų stadijose kaip pagrindinis gydymo būdas, prireikus papildomas elastine kompresija. Taip pat vaistai skiriami ruošiantis chirurginiam gydymui arba pooperaciniu laikotarpiu, siekiant pagreitinti reabilitaciją ir išvengti komplikacijų.
Venų ligoms gydyti naudojamos šios vaistų grupės:
- flebotonika ir angioprotektoriai;
- antikoaguliantai ir trombolitikai;
- priešuždegiminiai ir skausmą malšinantys vaistai;
- kraujagysles regeneruojančios medžiagos.
Sisteminiam varikozinių venų gydymui daugiausia naudojami venotonikai ir angioprotektoriai bioflavonoidų, rutino darinių, saponinų ir kt. . Šie vaistai didina venų elastingumą ir tonusą, didina kraujagyslių stiprumą, gerina limfos nutekėjimą ir mažina limfos slėgį. . Jei yra trombozės grėsmė, skiriami antikoaguliantai. Priešuždegiminiai ir skausmą malšinantys vaistai vartojami esant venų varikozės komplikacijoms – venų uždegimui, stipriam skausmui, trofiniams venų pažeidimams.
Be sisteminių, naudojami vietiniai vaistai - tepalai ir geliai venoaktyvių medžiagų pagrindu, heparinas, nesteroidiniai vaistai nuo uždegimo, kortikosteroidų tepalai.
Nechirurginės invazinės procedūros
Apatinių galūnių venų skleroterapija
Venų skleroterapija – tai ambulatorinė medicininė procedūra, kurios metu plona adata į kapiliarinę ar probleminę veną suleidžiama speciali medžiaga – sklerozantas. Tada indas suspaudžiamas naudojant latekso pagalvėlę arba elastinį tvarstį. Kraujagyslės sienelės „sulimpa", kraujotaka kraujagyslėje sustoja. Klijuotos sienos dažniausiai suauga, randas ir randas išnyksta. Vartojamas smulkių paviršinių venų varikozei gydyti. Metodas veiksmingas ankstyvose ligos stadijose, tik tais atvejais, kai venų varikozė lokalizuota tik smulkiose venose, ir leidžia pašalinti kosmetinius defektus. Norint pasiekti rezultatą, gali prireikti kelių procedūrų.
Putų formos terapija (putų skleroterapija)
Jis išsiskiria specialiu sklerozantu. Kaip ir skleroterapija, į pažeistą veną smulkių putų pavidalu suleidžiama sklerozuojanti medžiaga, kuri greitai „uždaro" dideles pažeistas venas. Metodas nereikalauja daugybės procedūrų ir suteikia aukštų rezultatų. Svarbu žinoti, kad procedūra – nors ir reta – gali turėti šalutinį poveikį – regos sutrikimą. Taip pat pavojinga sklerozantui patekti į arterijas ir nervinį audinį. Procedūrą turi atlikti patyręs flebologas.
Absoliučios kontraindikacijos skleroterapijai - alergija vaistui, giliųjų venų trombozė, nėštumas, žindymas
Chirurginis venų varikozės gydymas
Paprastai chirurginis gydymas rekomenduojamas sunkiais, pažengusiais atvejais, taip pat jei konservatyvūs metodai nesustabdo ligos vystymosi.
Chirurginė intervencija venų varikozei turi šiuos tikslus
- kosmetinių defektų šalinimas;
- subjektyvių simptomų mažinimas (skausmas, deginimas, parestezija, sunkumo jausmas kojose ir kt. );
- stuburo venų pablogėjimo prevencija;
- kraujavimo iš varikozės venų prevencija;
- tromboflebito prevencija;
- venų edemos mažinimas ir prevencija;
- hiperpigmentacijos, lipodermatosklerozės apraiškų mažinimas ir prevencija;
- paspartinti gijimą ir išvengti venų trofinių opų atkryčio.
Remiantis klinikinėmis gairėmis, chirurginio gydymo tikslai yra šie:
- patologinio vertikalaus ir/ar horizontalaus refliukso pašalinimas;
- venų varikozės pašalinimas.
Prieš atliekant bet kokio tipo chirurgines operacijas, įvertinama venų tromboembolinių komplikacijų (VTE) išsivystymo rizika.
Priklausomai nuo konkrečios situacijos, gali būti naudojami keli chirurginiai metodai:
Venektomija (flebektomija) ir safenektomija- tradicinės venų varikozės šalinimo operacijos.Venektomija– Tai sergančių venų vietų chirurginis pašalinimas.Safenektomija- specialus flebektomijos atvejis, naudojamas sunkiais ir pažengusiais ligos atvejais. Safenektomijos esmė – pažeistų pažastų venų centrinių kamienų pašalinimas minimaliai invaziniu būdu – per pjūvius ant venos kamieno ir įvedant zondą. Šios operacijos metu taip pat atliekamas perforuojančių venų perrišimas, sujungiant apatines venas su giliosiomis.
Trumpas nulupimas- greitas pažeistos šlaunies ar kojos venų srities pašalinimas per mažus pjūvius naudojant specialius mažus plonus zondus.
Mikroflebektomija (miniflebektomija) -varikozinių venų šalinimas per odos punkciją adata naudojant specialius flebektomijos kabliukus (venų ištraukiklius).
Kraujagyslių kriochirurgija (kriosklerozė)– venų ligų gydymo metodai, pažeistas kraujagysles aptepant šaltu (skystu azotu).
Venų siuvimas – tai kelių siūlų uždėjimas ant pažeistos venos, kurios neleidžia kraujui tekėti per kraujagyslę. Dėl to susidaro kraujo krešuliai ir vena palaipsniui išsigimsta.
Šiluminio sunaikinimo metodai– termokoaguliacija ir lazerinė koaguliacijayra laikomos minimaliai invazinėmis operacijomis.Termokoaguliacija(arba RFO – Radiofrequency vein obliteration) – labai trumpas, sekundės dalis, aukšto dažnio elektros srovės poveikis.Koaguliacija lazeriu(EVLO arba EVLK – apatinių galūnių venų endovazalinė lazerinė obliteracija (koaguliacija)) – lazerio spindulio poveikis patologiškai išsiplėtusioms kraujagyslėms. Abiem atvejais dėl vietinio temperatūros padidėjimo įvyksta indo sunaikinimas, vadinamasis „sienelių klijavimas" arba „sandarinimas".
Svarbu atsiminti, kad operacija nėra galutinis gydymas, tai simptomų pašalinimas. Po operacijos taip pat reikalingas konservatyvus gydymas, ir visą gyvenimą, ir tai turi būti paaiškinta pacientams.
Atsižvelgdamas į venų varikozės stadiją, simptomus, gretutines ligas ir bendrą paciento sveikatos būklę, gydytojas parenka konkrečias rekomendacijas, kad kuo greičiau pasiektų maksimalų galimą pagerėjimą.






















